|
||||||
 尿酸産生酵素XO研究の最前線や臨床応用などをエキスパートに伺います。ここから近未来の診療が生まれる。 (XO:キサンチンオキシダーゼ)
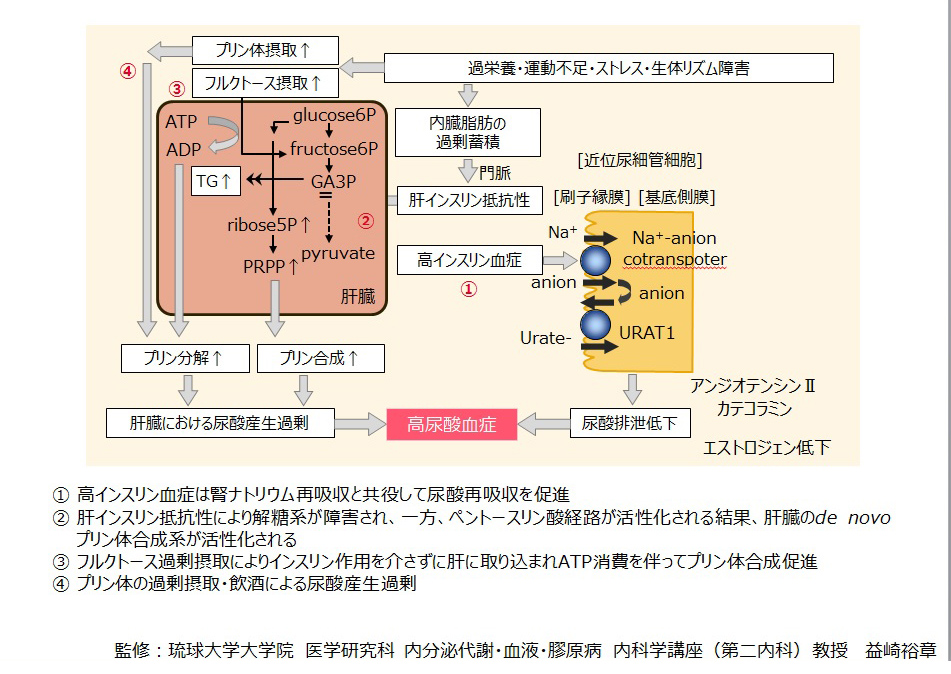
益崎 裕章 ( ますざき ひろあき ) 氏 琉球大学医学部 第二内科 教授 第1回 高尿酸血症とメタボリックシンドローム質問1. 現在、日本において高尿酸血症患者さんが増加している背景は? かつて、日本人は高尿酸血症患者が少ない民族でした。実際、戦国時代にルイス・フロイスにより書かれた『日本史(Historia de Japam)』の中に、「日本人には痛風の患者さんが1人もいない」という記載が残されています。 しかし、現在では30歳以上の男性の30%以上が高尿酸血症であり、20~60歳代の男性では、その割合が年々増加しています1)。高尿酸血症が増加した背景には、生活習慣の変化があります。 現代の日本人は、運動不足や食べ過ぎ、とくにプリン体やアルコール、異性化糖(フルクトース)を過剰に摂取するようになり、肥満、メタボリックシンドロームが増えるとともに、それらの原因が複合的に絡まり高尿酸血症も増加しています。私が住んでいる沖縄県は、その傾向が顕著であり、国民健康・栄養調査の結果を見ると沖縄は都道府県別の肥満割合が全国一位2)、高尿酸血症患者の割合も全国トップレベルとなっています。 質問2. メタボリックシンドロームに伴う高尿酸血症の発現メカニズムは? メタボリックシンドロームに伴う高尿酸血症の代表的な発現メカニズムとして以下の4つがあることがわかっています(図)。 一つ目は、尿酸の再吸収促進による機序です。 メタボリックシンドローム病態では、肥満に伴うインスリン抵抗性が生じ、代償的に高インスリン血症を招きます。高インスリン血症では、糖代謝における、狭義のインスリン抵抗性の概念が当てはまらない腎臓の近位尿細管においてはインスリン作用が過剰となり、ナトリウムの再吸収が誘導され、それと共役して尿酸の再吸収が促進されます。 二つ目は、解糖系の障害に伴うプリン体合成の活性化です。 メタボリックシンドロームでは門脈還流域の内臓脂肪組織が過剰蓄積しており、内臓脂肪の分解によって肝臓に流入する脂肪酸やグリセロール、炎症性サイトカインなどが肝臓のインスリン抵抗性を引き起こし、解糖系が障害されます。その結果、側副代謝経路であるペントースリン酸経路が活性化され、肝臓における尿酸の生合成が亢進します。 三つ目は、フルクトースの過剰摂取によるATP消費を伴ったプリン体合成亢進です。 過剰に摂取されたフルクトースは、インスリン作用を介さずに肝臓に取り込まれ、ATP消費を伴ってプリン体の合成促進を引き起こします。 四つ目は、プリン体過剰摂取、飲酒など食生活に基づく尿酸の産生過剰です。
質問3. 臨床において高尿酸血症をどのような疾患と捉えますか? メタボリックシンドロームには高尿酸血症を合併することが多いのですが、従来より、高尿酸血症は、メタボリックシンドロームのサロゲートマーカーとして位置付けられていました。しかし、最近ではメタボリックシンドロームの発症・進展因子としての位置づけへと変貌してきています。これは、種々の疫学研究を中心に、高尿酸血症が心血管イベントや脳卒中のリスクを増大させ、脂肪組織や血管構成細胞に機能障害を惹起する可能性が示唆されたためです。 高尿酸血症は、古典的な痛風発作予防という観点に加え、メタボリックシンドロームのようなマルチプルリスクを集積している場合、イベント抑制のために積極的に治療することが望まれます。 参考文献
|
||||||